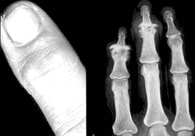
関節リウマチの検査と診断
関節リウマチの診断は、ベテランの医師でもむずかしい面があります。診断の決め手となるものがないのが理由です。関節リウマチの検査と診断について紹介していきます。


血沈
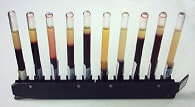
正常値は、1時間で男性が10ミリ以内、女性が20ミリ以内です。しかし、炎症があるとこの値は上昇し、リウマチがひどい場合には100ミリを超えることすらあります。治療によってリウマチが改善すると、この値は低下してきます。したがって、この検査はリウマチの活動性を推しはかるために使われています。ただし、貧血がある場合や、血液の中のガンマグロブリンが増えている場合でも血沈は克進するので、次に述べるCRPとともに測定されるのが一般的です。
CRP
正式にはC反応性タンパクのことで、炎症の指標として有用です。炎症が関節の中でおこると、炎症局所でTNFαやIL-1、IL-6などのサイトカインが大量に産生されます。すると、これらのサイトカインは血液によって運ばれ、肝臓に到達すると、肝臓の細胞からはCRP、フィブリノーゲン、補体などの物質が産生されます。これらの物質は急性炎症タンパクと総称され、炎症の指標として使われています。
とくにリウマチでは、関節炎の程度を客観的に示すよい指標となっています。正常では0.3mg/㎗以下ですが、リウマチがひどくなると10mg/㎗を超えることもあります。
リウマトイド因子
リウマトイド因子を測る方法が、俗にいうリウマチ反応です。RAテストとRAPAテストという二つの測定法がよく知られています。このほかに、kG-RFテストという測定法もあります。
リウマトイド因子とは、免疫グロブリンとよばれる物質に対する自己抗体です。免疫グロブリンは血液の中で抗体の役目を果たしている物質です。RAテストとRAPAテストで測定できるのは、免疫グロブリンのなかでもkMに対する抗体を測定するものです。これに対して、kG-RFテストはkGクラスに属する抗体を測定するものです。
リウマチ患者の約75%でこのリウマトイド因子が陽性になります。しかし、残りの25%はたとえリウマチであっても陰性です。すなわち、リウマトイド因子はリウマチの診断には役立ちますが、絶対的なものではないということです。
また、肝硬変、慢性肝炎、結核などの慢性の病気でも陽性になることがあり、 たまには正常の人でも陽性になることがあります。よく、「健康診断でリウマチ反応が陽性になったから、リウマチの可能性があるといわれた」といって泣き山さんばかりに外来に駆けつける人がいますが、大半の場合は心配ありません。ただし、リウマチの患者さんでリウマトイド因子が陽性の場合には、活動期に高値を示します。そして、リウマチがよくなると減少がみられます。
一方、リウマトイド因子がきわめて高値でもリウマチを発症しない人もいます。したがって、こうしたリウマトイド因子を測る検査方法は、血沈やCRPほどには正確にリウマチの活動性を反映するものではありません。
リウマトイド因子とは、免疫グロブリンとよばれる物質に対する自己抗体です。免疫グロブリンは血液の中で抗体の役目を果たしている物質です。RAテストとRAPAテストで測定できるのは、免疫グロブリンのなかでもkMに対する抗体を測定するものです。これに対して、kG-RFテストはkGクラスに属する抗体を測定するものです。
リウマチ患者の約75%でこのリウマトイド因子が陽性になります。しかし、残りの25%はたとえリウマチであっても陰性です。すなわち、リウマトイド因子はリウマチの診断には役立ちますが、絶対的なものではないということです。
また、肝硬変、慢性肝炎、結核などの慢性の病気でも陽性になることがあり、 たまには正常の人でも陽性になることがあります。よく、「健康診断でリウマチ反応が陽性になったから、リウマチの可能性があるといわれた」といって泣き山さんばかりに外来に駆けつける人がいますが、大半の場合は心配ありません。ただし、リウマチの患者さんでリウマトイド因子が陽性の場合には、活動期に高値を示します。そして、リウマチがよくなると減少がみられます。
一方、リウマトイド因子がきわめて高値でもリウマチを発症しない人もいます。したがって、こうしたリウマトイド因子を測る検査方法は、血沈やCRPほどには正確にリウマチの活動性を反映するものではありません。
その他の血液検査
血液検査で明らかなことは、活動期に一致して貧血がみられることです。また、白血球と血小板数も活動期には増加します。生化学検査では、活動期に血清総タンパク、アルプミン値は低下し、グロブリン値は上昇します。このほか、アルカリホスファターゼ値も上昇することがあります。血清メタルプロテアーゼー3(MMP-3)も活動期に増加することが明らかになり、臨床検査に取りいれられています。
X線検査
X線検査では、関節およびその組織の腫脹と関節周囲の
骨粗鬆症がまず出現します。しかし、はじめのうちはそれ以上の骨の変化はみられません。
ただし炎症が続くと、関節付近の骨が「虫喰い」のように欠けてきます。これを専門的には「 骨びらん」とよぴます。さらに進行すると、関節の隙間が狭くなり、骨同士が融合する 「 骨強直」などがみられます。CTおよびMRI検査は、頚椎の病変や大腿骨頭の病変をみる場合にとても役立ちます。

ただし炎症が続くと、関節付近の骨が「虫喰い」のように欠けてきます。これを専門的には「 骨びらん」とよぴます。さらに進行すると、関節の隙間が狭くなり、骨同士が融合する 「 骨強直」などがみられます。CTおよびMRI検査は、頚椎の病変や大腿骨頭の病変をみる場合にとても役立ちます。

リウマチの診断は、臨床症状、臨床検査、X線所見などから総合的になされます。たったひとつの症状や検査で、診断がくだされるわけではありません。それは、
変形性関症、
痛風、
感染性関節炎、リウマチ以外の膠原病などと見分けなければならないためです。
このなかで、とくに変形性関節症はリウマチとよく間違えられやすい病気です。これは中年以降の女性に多く、遺伝的素因が濃厚です。症状としては指の末端の第一関節が硬く腫れるのが特徴で、ときには赤く腫れあがることもあります。このような変化はリウマチでもみられるように、 左右対称性におこります。そして、この指の第一関節の腫れは ヘバーデン結節とよばれます。また、このような変化は指の第二関節におこることもあり、これはブシャール結節とよばれています。X線写真を撮ってみればリウマチとの違いは一目瞭然で、変形関節症では骨のびらん性変化はないかわりに、骨がとげのように出っ張り、しかも骨硬化像がみられます。
痛風は男性に多い急性の関節炎で、足の親指などのごく限られた関節におこるのが特徴です。これを 痛風発作といい、侵された関節は熱をもって赤く腫れあがり、ひどい痛みが出ます。ふつうは一カ所だけの関節におこり、多発性関節炎はおこしません。
このなかで、とくに変形性関節症はリウマチとよく間違えられやすい病気です。これは中年以降の女性に多く、遺伝的素因が濃厚です。症状としては指の末端の第一関節が硬く腫れるのが特徴で、ときには赤く腫れあがることもあります。このような変化はリウマチでもみられるように、 左右対称性におこります。そして、この指の第一関節の腫れは ヘバーデン結節とよばれます。また、このような変化は指の第二関節におこることもあり、これはブシャール結節とよばれています。X線写真を撮ってみればリウマチとの違いは一目瞭然で、変形関節症では骨のびらん性変化はないかわりに、骨がとげのように出っ張り、しかも骨硬化像がみられます。
痛風は男性に多い急性の関節炎で、足の親指などのごく限られた関節におこるのが特徴です。これを 痛風発作といい、侵された関節は熱をもって赤く腫れあがり、ひどい痛みが出ます。ふつうは一カ所だけの関節におこり、多発性関節炎はおこしません。